Chủ nhật ngày 21 tháng 10 năm 2018Lượt xem: 17886
# TK 2018: Đánh giá kết quả điều trị tái thông mạch ở bệnh nhân Nhồi máu não cấp do tắc nhánh lớn ĐM nội sọ tại Trung tâm Đột quỵ – Bệnh viện TWQĐ 108.
Evaluate the efficacy of treatment of revacularation in patients with acute intracranial large vessel occlusion.
Tóm tắt
Nghiên cứu trên 114 bệnh nhân thiếu máu não cấp được điều trị lấy huyết khối bằng dụng cụ cơ học tại trung tâm Đột quỵ não - Bệnh viện TWQĐ 108 từ tháng 1 năm 2017 đến tháng 7 năm 2018. Mục tiêu: Đánh giá kết quả phương pháp lấy huyết khối bằng dụng cụ cơ học ở bệnh nhân thiếu máu não cấp. Phương pháp: hồi cứu, có theo dõi dọc. Kết quả: Kết quả ban đầu trên 114 trường hợp thiếu máu não cấp được điều trị lấy huyết khối bằng dụng cụ cơ học tại bệnh viện TWQĐ 108 chúng tôi nhận thấy: 19,3% bệnh nhân được điều trị bắc cầu rtPA và lấy huyết khối bằng dụng cụ cơ học; tỷ lệ hồi phục tốt (mRS 0-2) sau 3 tháng chiếm 37,0%, tỷ lệ tử vong chiếm 28,3%. Có 25 bệnh nhân chiếm 21,9% bệnh nhân đặt stent nội sọ trong khi can thiệp lấy huyết khối bằng dụng cụ cơ học. Tỷ lệ biến chứng chảy máu nội sọ chiếm 9,6%, nhồi máu não ác tính chiếm 9,6%. Có 7,0 % bệnh nhân có tái tắc mạch (trong đó có 3,5% tắc tại stent). Kết luận: Bệnh nhân có tắc mạch máu lớn trong sọ (động mạch cảnh trong, động mạch não giữa, động mạch thân nền) thì lấy huyết khối bằng dụng cụ cơ học là một phương pháp điều trị hiệu quả, tỷ lệ hồi phục cao. Từ khóa: Thiếu máu não cấp, lấy huyết khối bằng dụng cụ cơ học, can thiệp nội mạch.
Summary
Study 114 patients with acute ischemic stroke was thrombectomy by mechanical device at the Stroke Center - 108 Military Central Hospital from January 2018 to July 2018. Purpose: The aim of this study is to evaluate the outcome of thrombectomy by mechanical device in patients with acute occlusion of the major intracranial arteries. Method: retrospectively study, with follow-up within 3 months. Results: Preliminary results in 114 patients with acute ischemic stroke with mechanical thrombectomy (MT) at 108 hospital we found that: 19,3% patients received IVT prior to MT. Modified Rankin Scale (mRS) at 3 months: Good functional outcome in 114 patients (mRS ≤2) 37,0%; 3-month mortality rate of 28,3%. 25 patients (21,9%) underwent endovascular thrombectomy and intracranial stenting. The rate of symptomatic intracranial hemorrhage was 9,6%, malignant infarction was 9,6%. 7,0% patients had complications reocclusion of the vessel (3,5% patients had in-stent thrombosis). Conclusion: In acute intracranial large vessel occlusion (internal carotid artery, middle cerebral artery basilar artery) in patients with acute ischemic stroke, the mechanical thrombectomy is technically feasible, rate of good functional outcome is high. Keywords: Acute ischemic stroke, mechanical thrombectomy, endovascular treatment.
I. ĐẶT VẤN ĐỀ
Hiện nay, có khoảng 3-10% bệnh nhân đột quỵ thiếu máu não giai đoạn cấp được điều trị tiêu sợi huyết tĩnh mạch do cửa sổ điều trị hẹp hoặc do chống chỉ định [6]. Bên cạnh đó, tiêu sợi huyết tĩnh mạch có tỷ lệ tái thông mạch máu não không cao, đặc biệt đối với trường hợp tắc mạch máu lớn và thường bị tái tắc. Từ năm 2015 trở lại đây, phương pháp lấy huyết khối bằng dụng cụ cơ học đã được Hội tim mạch/Đột quỵ Mỹ khuyến cáo điều trị bệnh nhân đột quỵ thiếu máu não cấp. Bệnh viện TWQĐ tiến hành lấy huyết khối bằng dụng cụ cơ học lần đầu tiên tháng 1 năm 2014. Hiện nay, có một số nghiên cứu đánh giá kết quả điều trị lấy huyết khối bằng dụng cụ cơ học ở bệnh nhân thiếu máu não cấp tính nhưng với số lượng bệnh nhân còn ít. Chúng tôi tiến hành nghiên cứu đề tài này với mục tiêu: đánh giá kết quả điều trị lấy huyết khối bằng dụng cụ cơ học ở bệnh nhân thiếu máu não cấp.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Bao gồm 114 bệnh nhân được chẩn đoán xác định thiếu máu não cấp được điều trị bằng phương pháp lấy huyết khối bằng dụng cụ cơ học tại Trung tâm Đột quỵ - Bệnh viện TWQĐ 108 từ tháng 01 năm 2018 đến tháng 7 năm 2018.
* Tiêu chuẩn lựa chọn bệnh nhân
Bệnh nhân được chẩn đoán thiếu máu não cấp và được điều trị lấy huyết khối bằng dụng cụ cơ học tại bệnh viện trung ương quân đội 108 có hoặc không kèm theo điều trị rtPA trước đó.
* Tiêu chuẩn loại trừ
Bệnh nhân được chẩn đoán đột quỵ thiếu máu não cấp chỉ được điều trị bằng rtPA hoặc được điều trị lấy huyết khối bằng dụng cụ cơ học ở bệnh viện khác.
2.2. Phương pháp nghiên cứu
Nghiên cứu mô tả, hồi cứu có theo dõi dọc.
2.3. Nội dung nghiên cứu
- Mức độ phục hồi lâm sàng: đánh giá theo thang điểm NIHSS tại hai thời điểm vào viện, ra viện, Rankins cải biên thời điểm sau can thiệp 3 tháng (được đánh giá qua điện thoại).
- Đánh giá các biến chứng sau can thiệp trên lâm sàng và trên hình ảnh sau quá trình can thiệp.
2.4. Phương pháp thống kê
Các biến không liên tục được biểu diễn bằng sự tỉ lệ phần trăm, các biến liên tục được biểu diễn dưới dạng trung bình, độ lệch chuẩn (SD) hoặc trung vị (IQR). Số liệu được phân tích bằng phần mềm SPSS 22.0.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm bệnh nhân nghiên cứu
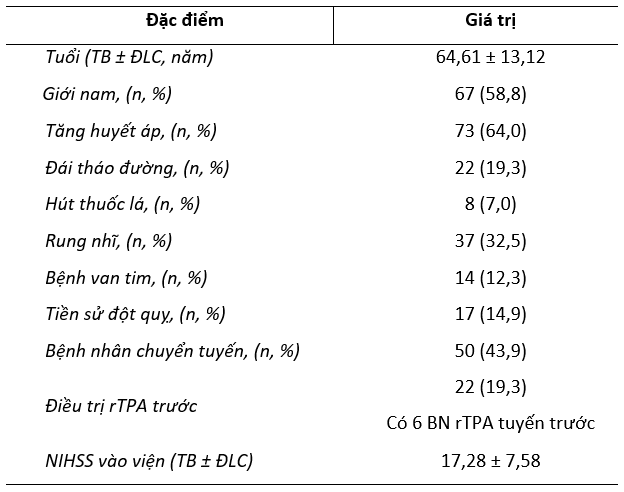
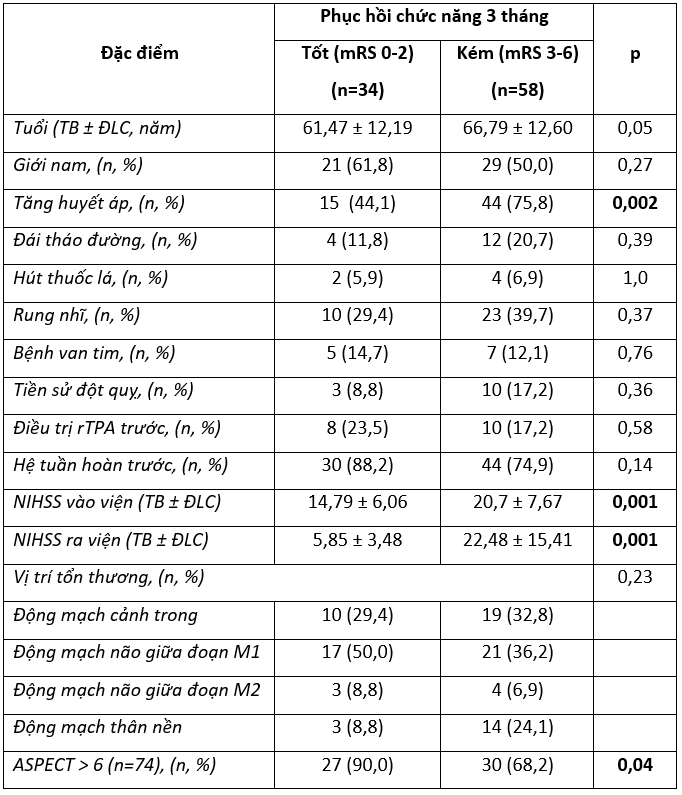
Bảng 3.1. Đặc điểm bệnh nhân nghiên cứu
Nhận xét: Tuổi trung bình của 114 bệnh nhân thiếu máu não cấp tính là 64 tuổi, 58,8% là nam. Yếu tố nguy cơ hay gặp nhất là tăng huyết áp và rung nhĩ chiếm tỷ lệ 64,0% và 32,5%. Có 43,9% bệnh nhân điều trị can thiệp lấy huyết khối bằng dụng cụ cơ học được chuyển từ các bệnh viện khác. Có 19,3% bệnh nhân được điều trị bắc cầu tiêu sợi huyết đường tĩnh mạch và lấy huyết khối bằng dụng cụ cơ học.
Bảng 3.2. Vị trí động mạch bị tổn thương
Nhận xét: Tỷ lệ bệnh nhân bị tắc động mạch não cảnh trong là 34,2%, động mạch não giữa 43,9%, động mạch thân nền, đốt sống thân nền chiếm 20,3%. Có một số ít bệnh nhân tắc hai đoạn động mạch chiếm 4,2%.
3.2. Đánh giá kết quả điều trị
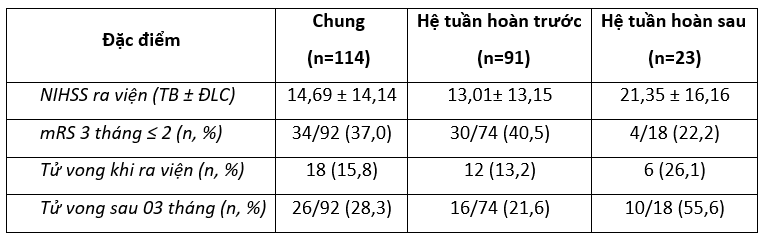
Bảng 3.3. Kết quả điều trị
Nhận xét: Tại thời điểm kết thúc nghiên cứu chúng tôi có 92/114 bệnh nhân theo dõi đủ 3 tháng. Tỷ lệ hồi phục tốt (mRS 0-2) sau 3 tháng chiếm tỷ lệ 37,0%, tử vong 28,3%. Bệnh nhân tắc hệ tuần hoàn sau tỷ lệ tử vong sau 3 tháng rất cao chiếm 55,6%. Có 22,2% bệnh nhân tắc hệ tuần hoàn sau sống sót có phục hồi chức năng tốt.
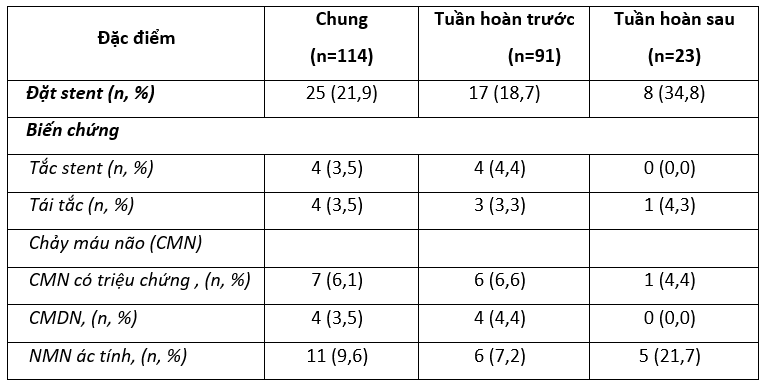
Nhận xét: Trong số 114 bệnh nhân điều trị lấy huyết khối bằng dụng cụ cơ học có 25 bệnh nhân được đặt stent. Có 4 /25 bệnh nhân đặt stent bị tắc tại stent (chiếm 16,0%). Tỷ lệ tái tắc mạch chiếm 7,0%. Biến chứng chảy máu nội sọ gặp 11 bệnh nhân (9,6%), nhồi máu não (NMN) ác tính chiếm 9,6%.
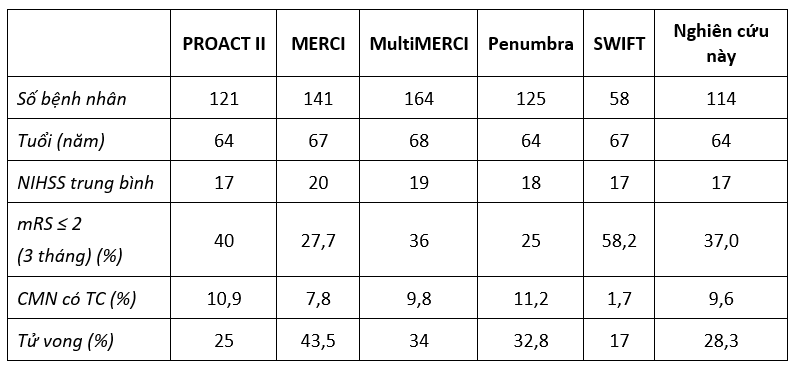
Bảng 3.4. So sánh với các nghiên cứu khác
Bảng 3.5. Mối liên quan giữa một số yếu tố với mức độ phục hồi chức năng 3 tháng
Nhận xét: Bênh nhân có tiền sử tăng huyết áp, tình trạng tổn thương thần kinh nặng được đánh giá bằng thang điểm NIHSS, mức độ tổn thương nhu mô não trên phim chụp CLVT (đánh giá bằng thang điểm ASPECT, với tổn thương hệ tuần hoàn trước) có liên quan tới mức độ hồi phục chức năng tại thời điểm 3 tháng, sự khác biệt có ý nghĩa thống kê (p< 0,05).
IV. BÀN LUẬN
4.1. Đặc điểm bệnh nhân nghiên cứu
Trong nghiên cứu của chúng tôi, bệnh nhân nam chiếm 58,8%. Tỷ lệ này khá tương đồng với nghiên cứu SYNTHESIS là 59% [9]. Tỷ lệ nam/nữ có sự khác biệt giữa các nghiên cứu, theo nghiên cứu của Nguyễn Quang Anh và cs có 14 bệnh nhân, gồm 9 bệnh nhân nữ (chiếm 64%) và 5 bệnh nhân nam (chiếm 36%) [1]. Tỷ lệ nam trong các nghiên cứu SWIFT là 42%, IMS III là 50% [8], Multi MERCI là 43%. Điều này cũng có thể giải thích do bệnh viện chúng tôi là bệnh viện quân đội nên tỷ lệ nam giới có thể chiếm tỷ lệ cao hơn.
Kết quả nghiên cứu của chúng tôi tuổi trung bình 64,61 ± 13,12 cao hơn tỷ lệ này của Nguyễn Quang Anh và cs tuổi trung bình là 58,2 ± 7,9 [1], tương tự trong SWIFT 65,4 ± 14 [9], nghiên cứu MERCI tuổi trung bình 68 ±16.
Các yếu tố nguy cơ nhồi máu não trong nghiên cứu này hay gặp nhất là tăng huyết áp và rung nhĩ chiếm tỷ lệ 64,0% và 32,5%. Kết quả này cũng tương tự nghiên cứu của Sebastian (2017) trên 360 bệnh nhân thiếu máu não cấp được điều trị lấy huyết khối bằng dụng cụ cơ học, yếu tố nguy cơ thường gặp nhất là tăng huyết áp chiếm 71,7%, rung nhĩ chiếm 40,3%.
Vị trí tắc động mạch trong nghiên cứu của chúng tôi: tắc động mạch não giữa là chủ yếu chiếm 44,7%; động mạch cảnh trong 35,0%, động mạch đốt sống thân nền chiếm 20,3%. Theo nghiên cứu của Sarzetto (2016), tỷ lệ tắc động mạch não giữa chiếm 53,0%, động mạch cảnh trong chiếm 33,8%, động mạch thân nền chiếm 12,1%. Điều này cũng phù hợp với các nghiên cứu khác trên thế giới, tỉ lệ tắc động mạch não giữa đoạn M1 luôn chiếm số lượng lớn (TREVO 2: 60%, SWIFT: 61%, Multi MERCI 60%) [5], [9]. Trong nghiên cứu của chúng tôi, tỷ lệ động mach thân nền ghi nhận chiếm tỷ lệ cao hơn với các nghiên cứu.
4.2. Đánh giá kết quả điều trị
Đánh giá mức độ hồi phục sau 3 tháng đầu sau can thiệp, chúng tôi đã theo dõi được 92 bệnh nhân, kết quả cho thấy: tỷ lệ hồi phục tốt (mRS 0-2) chiếm tỷ lệ 37,0%. Trong nghiên cứu của tác giả Vũ Anh Nhị bệnh viện Chợ Rẫy, tỷ lệ bệnh nhân phục hồi chức năng thần kinh tốt, tương đương điểm Rankin cải biên 0-2 tại thời điểm ba tháng là 55,6%, trong nghiên cứu ESCAPE là 53% [13], nghiên cứu SWIFT là 63%. Kết quả của chúng tôi tương tự so với các nghiên cứu MultiMERCI (36%), Penumbra Pivotal Stroke (25%) [8]. Tỷ lệ tử vong sau 3 tháng của nghiên cứu chiếm 28,3%, thấp hơn so với kết quả nghiên cứu MultiMERCI (34,0%), cao hơn kết quả nghiên cứu MR CLEAR (21,0%). Sở dĩ có sự khác biệt như vậy là do các nghiên cứu có sử dụng kỹ thuật lấy huyết khối, đối tượng nghiên cứu cũng có sự khác nhau, số lượng bệnh nhân trong các nghiên cứu cũng chưa nhiều.
Tắc động mạch thân nền là một trong các loại đột quỵ nghiêm trọng nhất, nó liên quan tới tỷ lệ tử vong và tàn tật cao đã được ghi nhận ở nhiều nghiên cứu. Trong phân tích gộp của Gory (2016) ghi nhận, tỷ lệ tử vong của nhóm bệnh nhân tắc động mạch thân nền dao động từ 6,0-46,0%. Theo kết quả nghiên cứu, tỷ lệ tử vong ở bệnh nhân thiếu máu não cấp do tắc động mạch đốt sống thân nền chiếm 55,6%. Đối với các bệnh nhân có tắc các mạch máu lớn (động mạch cảnh trong đoạn trong sọ, động mạch não giữa, động mạch thân nền) đây là một kết quả khả quan so với các phương pháp điều trị khác, có lẽ đây cũng là bước tiến bộ vượt bậc trong điều trị bệnh nhân thiếu máu não cấp bằng phương pháp lấy huyết khối bằng dụng cụ cơ học.
Tỷ lệ các biến chứng thấp, trong đó biến chứng chảy máu nội sọ chiếm 9,6%, nhồi máu não ác tính chiếm 9,6%. Có 7,0% bệnh nhân tái tắc ngay sau can thiệp (trong đó có 3,5% tắc tại stent). Theo tác giả Nguyễn Quang Anh và CS, tỉ lệ biến chứng chảy máu có triệu chứng sau can thiệp chiếm 13,4%, trong nghiên cứu SWIFT (2%), TREVO (7%), IMS III (6.2%). Việc sử dụng kết hợp lấy huyết khối bằng dụng cụ cơ học với nong mạch và đặt stent ở các bệnh nhân tắc động mạch cảnh trong, động mạch não giữa, động mạch thân nền cấp tính trên nền hẹp vữa xơ nghiêm trọng về mặt kỹ thuật là khả thi và an toàn. Đặc điểm của người châu Á có tỷ lệ hẹp động mạch trong sọ cao hơn so với người da trắng. Chính vì vậy, thiếu máu não cấp tính do tắc động mạch lớn trong sọ ở bệnh nhân có hẹp mạch sọ nghiêm trọng sẽ gặp nhiều ở người châu Á và việc điều trị kết hợp lấy huyết khối bằng dụng cụ cơ học với nong mạch, đặt stent sẽ thường gặp hơn. Tuy nhiên, đặt stent nội sọ đặc biệt trong thiếu máu não cấp tính còn tồn tại một vài biến chứng gồm gây tắc các nhánh động mạch xiên cũng như nguy cơ huyết khối tại stent và tái tắc mạch, đòi hỏi phải dùng chống kết tập tiểu cầu kép. Việc điều trị chống kết tập tiểu cầu kép lại làm tăng nguy cơ chảy máu não ở bệnh nhân nhồi máu não. Hơn nữa, tỷ lệ tái hẹp tăng lên tới 32% cũng là vấn đề đáng quan tâm ở bệnh nhân sử dụng stent bằng kim loại sau 9 tháng.
Trong nghiên cứu của chúng tôi có 25 bệnh nhân được đặt stent trong quá trình can thiệp và 4/25 (chiếm 16,0%) tái tắc stent.
4.3. Một số yếu tố liên quan đến mức độ hồi phục chức năng
Mức độ tổn thương thần kinh khi vào viện thấp, điểm ASPECT trên 6 điểm là yếu tố có liên quan tới tình trạng hồi phục chức năng sau 3 tháng. Các yếu tố này cũng đã được nhiều nghiên cứu (ESCAPE, EXTEND, SWIFT) ghi nhận là yếu tố có giá trị tiên lượng độc lập tình trạng phục hồi chức năng của bệnh nhân thiếu máu não cấp. Các yếu tố: thời gian từ khi khởi phát đến khi chọc động mạch đùi, tuần hoàn bàng hệ, mức độ tái thông sau can thiệp và các tổn thương đi kèm như hẹp mạch nội sọ, rung nhĩ... cũng ảnh hưởng nhiều tới mức độ hồi phục chức năng của bệnh nhân trong nghiên cứu này chúng tôi cũng chưa khảo sát được [13]. Trong tương lai, nghiên cứu của chúng tôi vẫn được tiếp tục, số lượng bệnh nhân lớn hơn, phân bố nhóm tuổi đồng đều hơn hi vọng sẽ cho kết quả khách quan hơn.
V. KẾT LUẬN
Nghiên cứu 114 bệnh nhân lấy huyết khối bằng dụng cụ cơ học tại bệnh viện TWQĐ 108 chúng tôi nhận thấy có 19,3% bệnh nhân được điều trị bắc cầu rtPA và lấy huyết khối bằng dụng cụ cơ học; tỷ lệ hồi phục tốt (mRS 0-2) sau 3 tháng chiếm 37,0%, tỷ lệ tử vong chiếm 28,3%. Có 25 bệnh nhân chiếm 21,9% bệnh nhân đặt stent nội sọ trong khi can thiệp lấy huyết khối bằng dụng cụ cơ học. Tỷ lệ biến chứng chảy máu nội sọ chiếm 9,6%, nhồi máu não ác tính chiếm 9,6%. Có 7,0 % bệnh nhân có tái tắc mạch (trong đó có 3,5% tắc tại stent).
Đây là một kỹ thuật can thiệp có hiệu quả và tương đối an toàn cho các bệnh nhân đột quỵ thiếu máu não đến sớm do tắc các mạch lớn trong sọ. Cần tuân thủ chặt chẽ các chỉ định và chống chỉ định theo khuyến cáo; đặc biệt các chỉ định có liên quan tới đặt stent mạch nội sọ trong điều trị thiếu máu não cấp.
Đối với các bệnh viện địa phương chưa đủ khả năng lấy huyết khối bằng dụng cụ cơ học, các bệnh nhân nhồi máu não do tắc các mạch máu lớn cần được chuyển nhanh về tuyến trung ương để có thể điều trị lấy huyết khối bằng dụng cụ cơ học trong vòng 6 giờ đầu sau đột quỵ khởi phát.
- Nguyễn Quang Anh, Vũ Đăng Lưu, Trần Anh Tuấn và cs (2013), “Đánh giá hiệu quả bước đầu của phương pháp lấy huyết khối bắng stent Solitaire ở các bệnh nhân nhồi máu não tối cấp”, tạp chí điện quang số 14.
- Vũ Anh Nhị, Phạm Nguyên Bình (2012),“Đánh giá tính an toàn và hiệu quả bước đầu của phương pháp lấy huyết khối bằng dụng cụ cơ học Solitaire ở các bệnh nhân nhồi máu não”
- Abou-Chebl A (2010), “Endovascular treatment of acute ischemic stroke may be safely performed with no time window limit in appropriately selected patients”, Stroke, 41, pp. 1996-2000.
- Gao F., et al (2015), “Combined Use of Mechanical Thrombectomy with Angioplasty and Stenting for Acute Basilar Occlusions with Underlying Severe Intracranial Vertebrobasilar Stenosis: Preliminary Experience from a Single Chinese Center”, AJNR Am J Neuroradiol 36, 1947-52.
- Nogueira, R. G., et al.(2012), “Trevo versus Merci retrievers for thrombectomy revascularisation of large vessel occlusions in acute ischaemic stroke (TREVO 2): a randomised trial”, Lancet, 380 (9849): p. 1231-40.
- Pasquale Mordasini, Christoph Zubler, et al (2012), “Thrombectomy for acute ischemic stroke treatment: A review”, EJMINT invited review (21th september 2012).
- Puck SS Fransen, Debbie Beumer et al (2014), “MR Clean, a multicenter randomized clinical trial of endovascular treatment for acute ischemic stroke in the Netherlands: study protocol for a randomized controlled trial”, Fransen et al. trial 2014, 15:343.
- Saver, J. L., et al.,(2012), “Solitaire flow restoration device versus the Merci Retriever in patients with acute ischaemic stroke (SWIFT): a randomised, parallel-group, non-inferiority trial”, Lancet, 380(9849): p. 1241-9.
- Seungnam Son, Dae Seob Choi, Min Kyun Oh et al, (2014), “ Comparison of Solitaire thrombectomy and Penumbra suction thrombectomy in patients with acute ischemic stroke caused by basilar artery occlusion”, J Neurointervent Surg 2014; 0: 1-6.
- Smith WS, Sung G, Saver J, et al (2008), “Mechanical thrombectomy for acute ischemic stroke: final results of the multi MERCI trial”, Stroke, 39, pp. 1205-1212.
Tin xem nhiều nhất
-
-
Ngày 09/02/2018
ĐIỆN CƠ là gì ...
-

-
Ngày 13/02/2018
Điều trị Co thắt mi mắt (Blepharospasm)?
-

-
Ngày 01/03/2018
Điều trị co cứng cơ sau Đột quỵ não.
-
-
Ngày 05/10/2021
Chẩn đoán định khu tổn thương tủy sống.
-

-
Ngày 05/04/2020
Liệt dây thần kinh số VII.